お問い合わせcontact
ご相談・ご質問などお気軽にお寄せください

- 公立大学法人福島県立医科大学 心臓血管外科
〒960-1295 福島県福島市光が丘1
TEL:024-547-1111(代表)
ホーム > 未分類
虚血性心疾患
心臓は全身に血液を送るためのポンプです。単純な機能ですが、働きが低下したり、休んだりすることは命に関わります。生命に直結する働きをしていることはご存じの通りです。
ポンプとしての働きは、すなわち筋肉の収縮です。筋肉が動き続けるためには栄養や酸素が必要です。それを送っているのが血管です。心臓の表面には冠動脈という血管が大動脈から右1本(右冠動脈)、左は1本(左冠動脈主幹部)から短い距離で2本(前下行枝と回旋枝)に分かれて心臓の表面を走行し、さらに枝分れしながら心臓の筋肉の隅々に栄養や酸素を送っています。
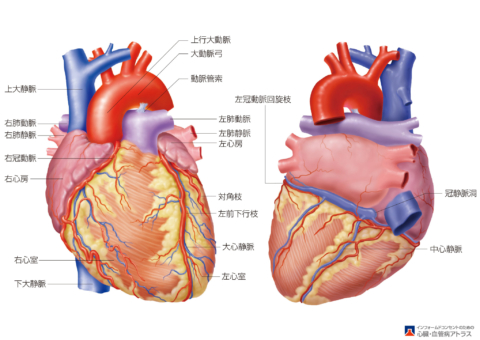
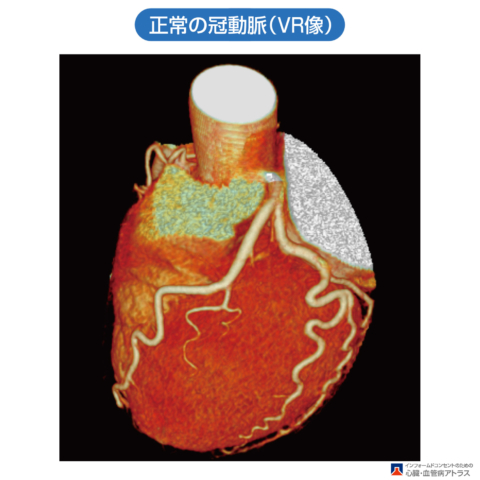
高血圧、糖尿病、高脂血症、喫煙、高尿酸血症、腎臓機能低下に加えて年齢を重ねると動脈硬化が進みます。動脈硬化が高度に進んでゆくとさらに血管が硬くなり、血管壁が厚くなってしまうため、血管の通り道がさらに狭くなってゆきます。この冠動脈が狭くなったり、閉塞すると心臓の筋肉に十分な栄養や酸素が届かなくなります。
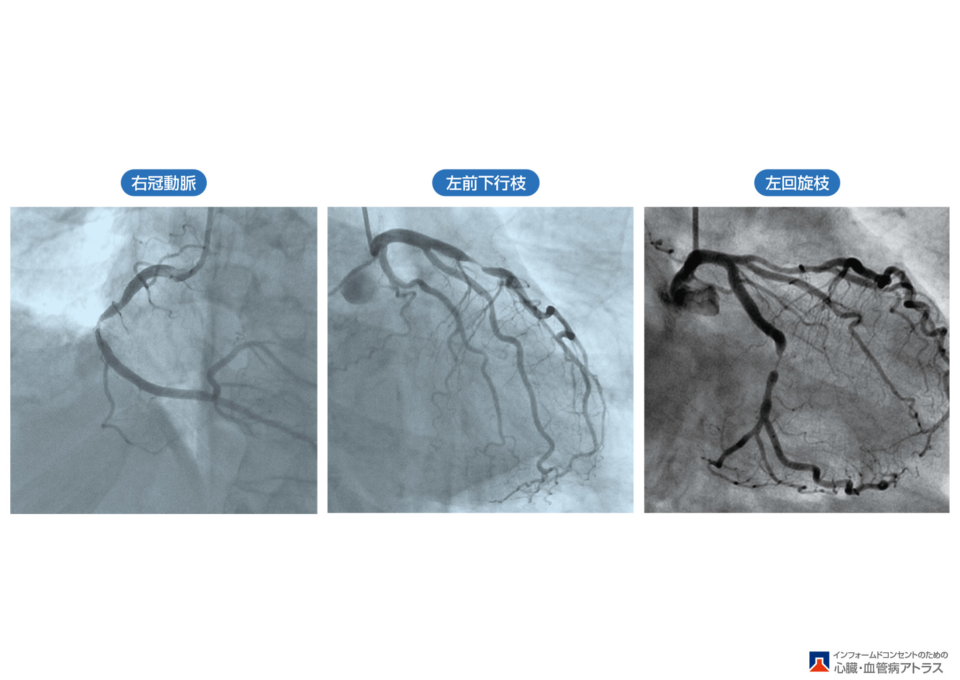
狭くなって血液低下が強くなって引き起こされる状態が狭心症です。一方、閉塞した場合は心筋梗塞となり、さらに重症な状態に陥ります。
狭心症とは?
心臓の筋肉に酸素や栄養が不足すると心臓の筋肉が酸素不足となり、心臓の収縮が低下するため、胸痛や呼吸苦などを認めるようになります。この状態を狭心症と呼びます。まだ心臓の筋肉は回復可能です。
心筋梗塞とは?
狭心症の状態よりさらに進行した状態であり重症です。冠動脈が閉塞あるいはそれに近い状態になると栄養や酸素が全く行かなくなるため心臓の筋肉は壊死し、回復不可能な状態になってしまいます。このような状態が続くと、全身の血液の循環が悪くなり、いわゆる心不全になります。心不全が続くと肝臓や腎臓などの全ての臓器に負担がかかり、腎不全や肝不全を引き起こしたり、肺での循環も悪くなり肺に水が溜まり(肺水腫)、やがて多臓器不全になり重篤になります。
治療方法は?
心臓の動きをよくするためには心臓の筋肉への血流(栄養、酸素)を回復させる必要があります。
多くの場合、狭心症や心筋梗塞になった方には血管を拡張する薬、血液をサラサラにする薬(抗凝固薬や抗凝血薬)や、心臓の筋肉を保護するような薬で治療をおこないますが、より症状が強い場合にはカテーテル治療や冠動脈バイパス手術が必要になります。
カテーテル治療(Percutaneous Coronary Intervention:PCI)
冠動脈の狭窄病変が少ない場合には薬やカテーテルによる治療(PCI)を優先して行います。しかし、左冠動脈主幹部(前述)および複数の冠動脈に狭窄・閉塞が認められた場合やカテーテル治療が困難な場合には冠動脈にバイパス(迂回路)を作る手術治療が勧められます。
カテーテル治療とは手首や鼠径部(足の付け根)の動脈よりシースという太い管を刺入してこれを冠動脈の入り口まで進めます。このシースを使用して、折りたたまれた風船(バルーン)や折りたたまれたステント(筒状の金属の金網)を挿入し、狭くなった冠動脈を押し広げて血液の通りをよくします。
冠動脈バイパス手術(CABG:Coronary Artery Bypass Grafting)
冠動脈バイパス手術は、カテーテル治療の考え方と大きく違っています。狭くなっている先に血液が十分行き渡らない状態を解決する方法として、狭い場所を広げるのがカテーテル治療ですが、バイパス手術は狭くなっている所には直接手を付けず、その先の血管に血流の良い新たな血管をつなぐ(血流の迂回路=バイパス)ことで、心臓の筋肉へ血流を増やす治療です。
バイパスとして使用される新たな血管(グラフト)としては、胸骨(前胸部中央の骨)の裏側に存在する内胸動脈(左右に1本ずつ)、胃に沿って存在する右胃大網動脈、肘から手関節の範囲に存在する橈骨動脈や、足の皮下にある大伏在静脈などが使用されます。これらの血管は採取しても体に大きな影響を及ぼすことはありません。
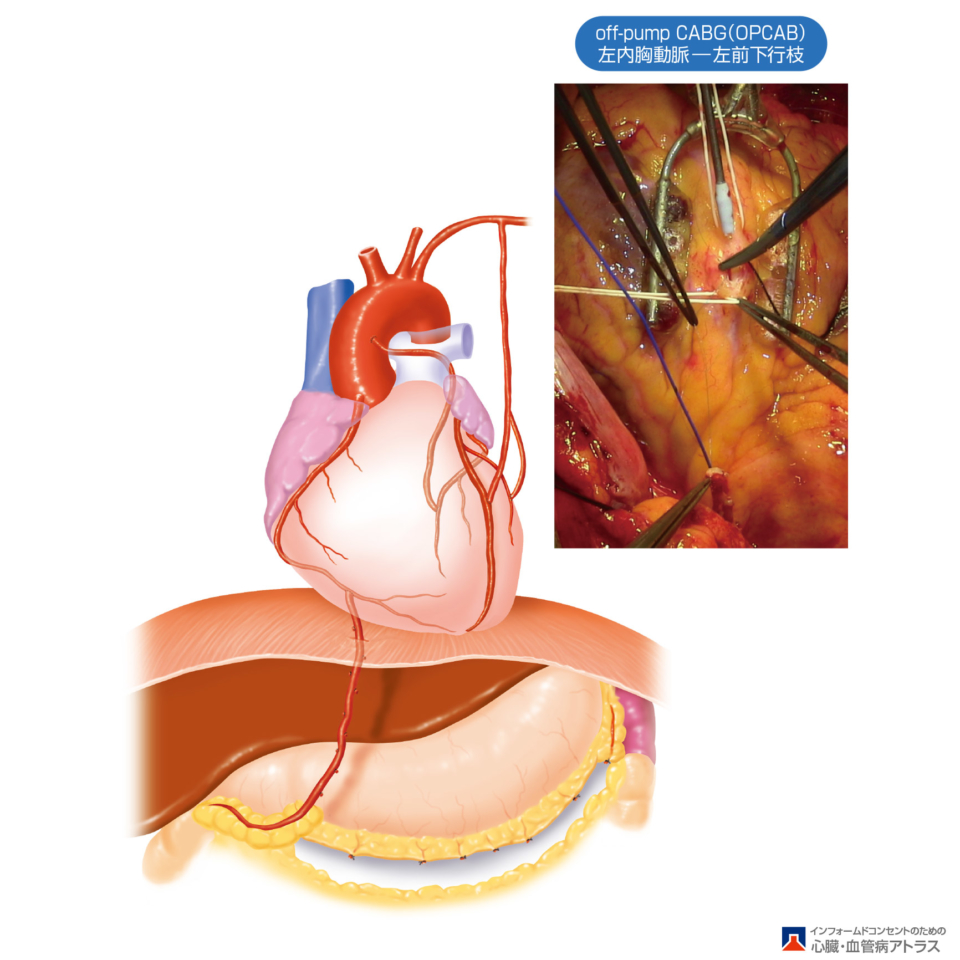
当施設の冠動脈バイパス手術は、両側の内胸動脈を使用した術式が標準術式であり、現在90%を超える患者さんに使用していますが、その他のグラフトも病気の場所、数、患者さんの状態を考えて使用しています。
冠動脈バイパス手術の効果としては、症状が軽減・消失することはもとより、将来的に心筋梗塞を起こす危険も軽減することが期待できます。また、カテーテル治療に比較して長生きできる効果(長期生存改善効果)も期待できます。
心臓の手術は一般的に心臓を一時的に停止させて行う心停止下の手術が多く、その際には心臓と肺の代わりとなる人工心肺といった装置が必要になります。しかし当科では原則として、人工心肺を使用しないで心臓が動いたまま冠動脈の血管をつなぐ(吻合)、心拍動下バイパス術(Off Pump CABG)を90%以上の患者さんに行っています。それにより心臓を止めることや人工心肺を使うことによる体への負担が軽減されることが期待されます。
カテーテル治療は循環器内科、冠動脈バイパス手術は心臓血管外科が担当します。当院ではガイドラインに基づいた治療を行っております。たとえば冠動脈に狭窄があったとしても有意な狭窄ではない場合は内服治療にて経過を見ることもあります。また治療選択が難しい場合は、毎週行われる循環器科と心臓血管外科でのカンファレンスで議論し、患者さんにあった適切な治療を提案しています(ハートチームによる治療)。
一般的な手術後の経過は、手術翌日ICUから一般病棟に移動。心臓リハビーテーションプログラムに沿って翌々日には起立、歩行、食事が開始されます。術後7日程度には病棟内を歩行できるようになり、術後評価を経て術後14日までには退院できる状態になります。